Démystifier les injections
Le diabète est souvent associé avec les piqûres – pour prendre la glycémie capillaire, pour s’injecter de l’insuline ou d’autres médicaments injectables. En effet, depuis quelques années, ce n’est pas seulement l’insuline que l’on peut injecter, mais aussi d’autres médicaments pour le diabète.
Devoir s’injecter soi-même un médicament peut être déstabilisant pour plusieurs personnes, mais la majorité des gens ne ressentent plus de crainte après quelques fois. Beaucoup de personnes poussent même un soupir de soulagement après la première injection, car l’injection n’est pas aussi douloureuse ou compliquée que ce à quoi elles s’attendaient.
L’insuline et les autres médicaments injectables se présentent sous forme de stylo au bout duquel on fixe une aiguille à usage unique. Selon le type de médicament à injecter, votre professionnel de la santé vous indiquera à quel moment et à quelle fréquence effectuer vos injections.
Votre professionnel de la santé doit aussi prendre le temps de vous montrer comment bien faire les injections. Quelques points clés à retenir:
- Il est recommandé d’utiliser des aiguilles courtes de 4 mm, 5 mm ou 6 mm, peu importe son indice de masse corporel (IMC), pour parer au risque d’injection dans le muscle.
- Il est primordial d’effectuer une bonne rotation des sites d’injections. Injecter au même endroit de façon répétée peut entraîner ce qu’on appelle la lipohypertrophie: on sent des bosses sous la peau, ou la peau semble caoutchouteuse. L’insuline ou le médicament injecté dans une zone où il y a de la lipohypertrophie risque de ne pas agir de la façon prévue, car son absorption peut être modifiée. Pour prévenir l’apparition de ce problème, il est important d’examiner régulièrement les régions où on fait nos injections, afin de s’assurer que la peau est saine.
Photo: zones de lipohypertrophie autour du nombril
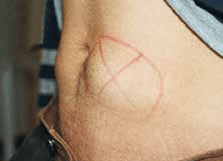
FIT Canada – Forum sur la technique d'injection. Recommandations sur les meilleures pratiques relatives à la technique d'injection. 4e édition, 2020. Accessible au: https://_t4diabetes.com/_les/5016/0803/3374/FIT_Recommendations_2020_FR.pdf.
- Les régions d’injection à favoriser sont l’abdomen, les cuisses et les fesses. L’abdomen est la région à privilégier, car il est facile d’accès, présente une bonne superficie et un risque plus faible d’injection intramusculaire.
- Afin de s’assurer de faire une bonne rotation des sites d’injection, il est suggéré d’avoir un plan de rotation: certaines personnes vont décider d’injecter une semaine du côté droit de l’abdomen, puis une semaine du côté gauche. D’autres personnes vont avoir un plan un peu plus élaboré, comme démontré sur la figure ci-contre. Il existe aussi une compagnie d’aiguilles dont les capuchons sont de quatre couleurs différentes, ce qui peut aider à se souvenir de changer de région quand on change de couleur.
Photo: plan de rotation possible
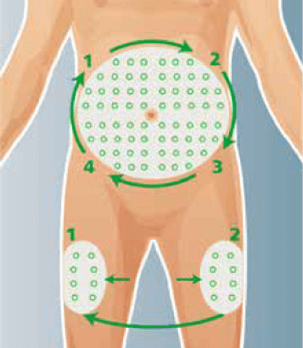
FIT Canada – Forum sur la technique d'injection. Recommandations sur les meilleures pratiques relatives à la technique d'injection. 4e édition, 2020. Accessible au: https://_t4diabetes.com/_les/5016/0803/3374/FIT_Recommendations_2020_FR.pdf.
- Il ne faut pas appuyer trop fort sur le stylo quand on injecte. Les médicaments injectables (incluant l’insuline) doivent être injectés dans la couche de tissu située juste sous la peau. Si on appuie trop fort, on risque d’injecter dans le muscle, ce qui peut affecter l’action du médicament et rendre l’injection douloureuse.
Photo: Image 1: injection sans force excessive, images 2-3: injection avec force excessive
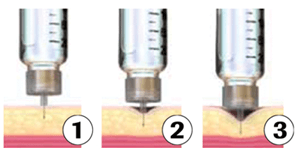
FIT Canada – Forum sur la technique d'injection. Recommandations sur les meilleures pratiques relatives à la technique d'injection. 4e édition, 2020. Accessible au: https://_t4diabetes.com/_les/5016/0803/3374/FIT_Recommendations_2020_FR.pdf.
Rassurez-vous, une fois qu’on a bien compris, les injections se passent la plupart du temps très bien. Si vous avez des inconforts ou des questions, n’hésitez pas à en discuter avec votre professionnel de la santé (pharmacien, infirmière, médecin).
Article écrit par:
Catherine Goulet Delorme, Infirmière clinicienne en diabète, Éducatrice agréée en diabète chez CIUSSS de l'Estrie- CHUS.
Accédez à du soutien 24/7 pour le diabète
Inscrivez-vous au programme Accu-Chek engage® et accédez à une multitude de ressources ainsi que des offres spéciales.
